Son yıllarda yaşanan küresel krizler ve yapısal dönüşümler, sağlık hizmetlerinin sürdürülebilirliğinin doğrudan tedarik zincirlerinin etkinliği ve dayanıklılığına bağlı olduğunu açık biçimde ortaya koymaktadır. Bugün artık tedarik zinciri; hastanelerin arka planında işleyen bir destek fonksiyonu değil, doğrudan klinik sonuçları, hasta güvenliğini ve finansal sürdürülebilirliği belirleyen stratejik bir görevi yerine getirmektedir. Küresel ölçekte sağlık lojistiği pazarının 2030 yılına kadar 400 milyar dolar seviyesine yaklaşması ve yıllık yaklaşık %7–8 büyüme göstermesi beklenmektedir. Bu büyüme, yalnızca hacimsel bir genişlemeyi değil; aynı zamanda sistemin yapısal olarak yeniden tasarlandığını da göstermektedir. Özellikle biyoteknolojik ilaçların, hücre ve gen tedavilerinin hızla artmasıyla birlikte, sağlık tedarik zinciri giderek daha karmaşık, daha hassas ve daha yüksek riskli bir yapıya dönüşmektedir. Soğuk zincir gereksinimlerinin dikkate değer şekilde artması ve bu alanın 2030’a kadar yaklaşık 95 milyar dolar büyüklüğe ulaşacak olması, bu dönüşümün en somut göstergelerinden birisi olarak karşımıza çıkmaktadır.
Bu dönüşümün sadece teknolojik veya operasyonel olmadığı bir gerçektir. Aynı zamanda jeopolitik, ekonomik ve sistemsel kırılganlıkların da etkisi altında olduğunu görmekteyiz. 2026 yılında Orta Doğu’da yaşanan çatışmaların, kanser ilaçları gibi kritik ürünlerin tedarikinde ciddi riskler oluşturması, sağlık tedarik zincirlerinin ne kadar hassas ve dış şoklara açık olduğunu bir kez daha göstermiştir. Bu bağlamda, sağlıkta tedarik zinciri yönetimi; maliyet odaklı satın alma anlayışından ziyade, risk yönetimi, dayanıklılık (resilience), veri yönetimi ve klinik değer üretimiekseninde yeniden tanımlandığı bir döneme girmektedir.
“2030’lu yıllarda sağlıkta tedarik zinciri yönetimi, satın alma fonksiyonundan çıkarak sistemin tamamını yöneten stratejik bir orkestrasyon kabiliyetine dönüşecektir.”
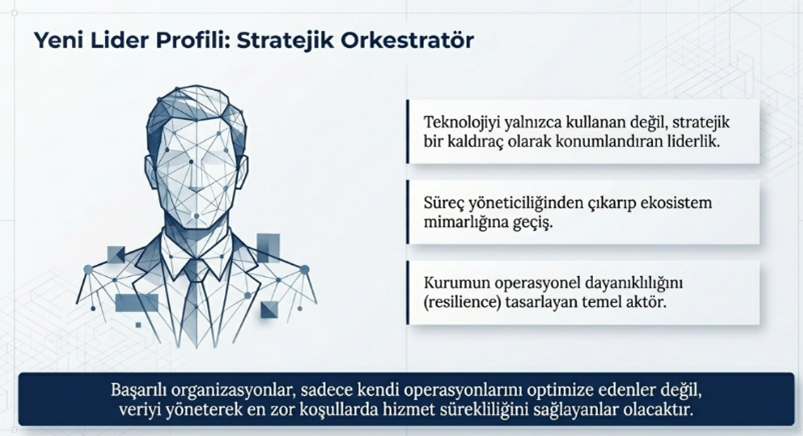
2030’u yıllara doğru ilerlerken, tedarik zinciri yöneticileri artık yalnızca “doğru ürünü, doğru fiyata temin eden” profesyoneller değil; aynı zamanda çok paydaşlı ekosistemleri yöneten, veri temelli karar mekanizmalarını kurgulayan ve sağlık sisteminin sürekliliğini garanti altına alan stratejik orkestratörler olarak bu sistemde yerlerini almaya başlayacaklardır. ‘’Satın almadan stratejik orkestrasyona” uzanan bir paradigma değişikliğinin hem teknolojik hem de yönetsel boyutlarıyla önümüzdeki yıllarda çok daha fazla önplana çıkacağı önemli bir gerçekliktir. “Stratejik orkestratör’ kavramı, tedarik zinciri yöneticisinin rolünü operasyonel sınırların ötesine taşıyarak; çok paydaşlı yapıları entegre eden, veri temelli karar mekanizmalarını yöneten ve sistem genelinde değer yaratan bir koordinasyon liderliğini ifade etmektedir.”
1. Dijitalleşme: AI, IoT ve Blockchain
Sağlıkta tedarik zinciri yönetiminin 2030’a doğru evriminde en belirleyici kırılım noktalarından biri, dijital teknolojilerin sistemin merkezine yerleşmesi olacaktır. Yapay zekâ (AI), nesnelerin interneti (IoT) ve blockchain tabanlı çözümler; tedarik zincirini yalnızca daha hızlı ve verimli hale getirmekle kalmamakta, aynı zamanda karar alma mekanizmalarının doğasını köklü biçimde dönüştürmektedir. Bu dönüşümle birlikte tedarik zinciri, bir operasyonel yapıdan çıkarak, öngörülebilir ve kendi kendini optimize edebilen bir sisteme doğru ilerlemektedir.
Özellikle yapay zekâ destekli talep tahminleme modelleri, geçmiş tüketim verileri ile klinik süreçleri entegre ederek, ihtiyaçların daha oluşmadan öngörülmesini mümkün kılmaktadır. Bu durum, klasik “sipariş verme” yaklaşımının yerini, algoritmalar tarafından desteklenen “tahmin ve otomatik karar sistemleri”ne bırakmasına neden olmaktadır. Benzer şekilde IoT sensörleri aracılığıyla; ilaçların, medikal malzemelerin ve biyolojik ürünlerin sıcaklık, nem ve konum bilgilerinin gerçek zamanlı izlenmesi, tedarik zincirinde şeffaflık ve kontrol düzeyini önemli ölçüde artırmaktadır.
“2030’da sağlık tedarik zincirinde rekabet avantajı, fiziksel stokları değil veriyi yöneten organizasyonların elinde olacaktır.”
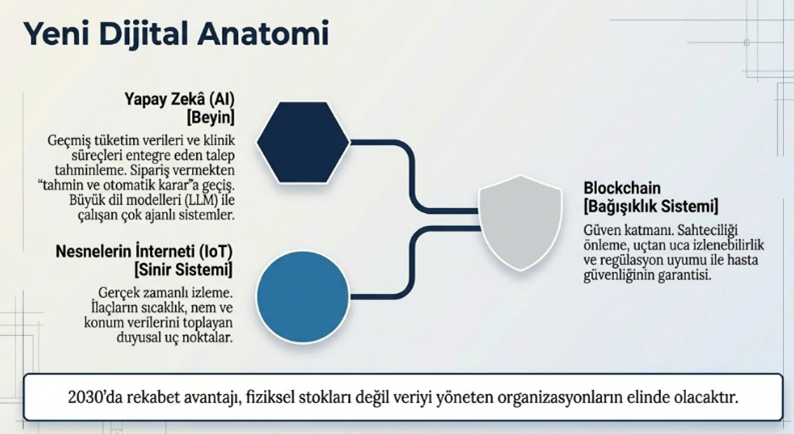
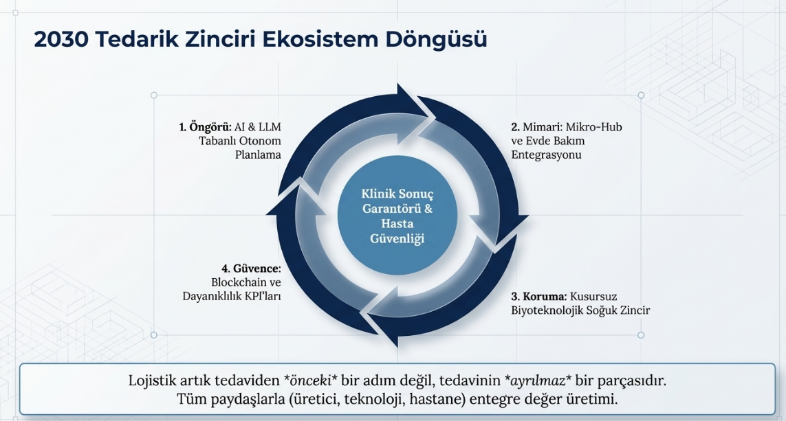
Blockchain teknolojisi ise bu dijital dönüşümün güven katmanını oluşturmaktadır. Özellikle ilaç ve medikal ürünlerin sahteciliğinin önlenmesi, ürünlerin kaynağından hastaya kadar izlenebilirliğinin sağlanması ve regülasyonlara uyum süreçlerinin güçlendirilmesi açısından kritik bir rol üstlenmektedir. Uçtan uca izlenebilirlik sayesinde, yalnızca lojistik süreçler değil, aynı zamanda hasta güvenliği de doğrudan güvence altına alınmaktadır. Bu yeni dijital paradigma, tedarik zinciri yönetiminin odağını da köklü biçimde değiştirmektedir. Artık temel mesele “stok yönetimi” değil, verinin doğru toplanması, işlenmesi ve anlamlı aksiyonlara dönüştürülmesidir. Bu çerçevede, özellikle büyük dil modelleri (LLM) ile çalışan çok ajanlı (multi-agent) sistemler; tedarik planlama, risk analizi ve tedarikçi yönetimi gibi süreçleri eş zamanlı olarak optimize edebilen yeni nesil karar destek mekanizmaları olarak öne çıkmaktadır.
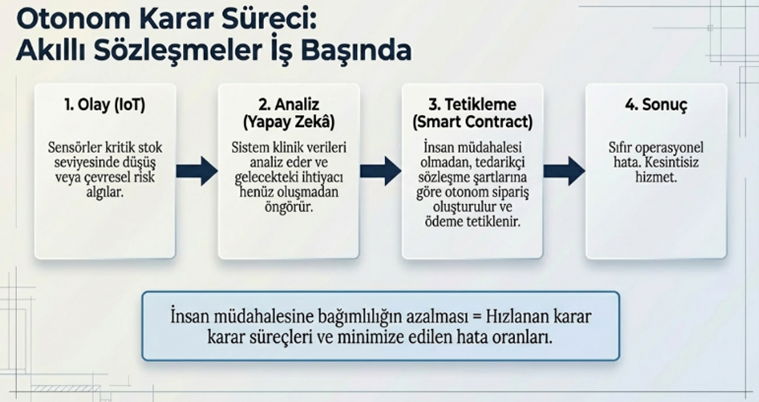
Bununla birlikte, akıllı sözleşmeler (smart contracts) aracılığıyla tedarik süreçlerinin otomatikleştirilmesi, insan müdahalesine olan bağımlılığı azaltmakta ve operasyonel hataları minimize etmektedir. Örneğin belirli bir stok seviyesinin altına düşüldüğünde sistemin otomatik olarak sipariş oluşturması ve sözleşme şartlarına göre ödeme süreçlerini tetiklemesi, tedarik zincirini adeta kendi kendini yöneten bir yapıya dönüştürmektedir. VMI (Vendor Managed Inventıry) gibi ara yazılımlarla tedarikçilerin de sürece dahil edilerek stokların yönetimine katkı sağladığı mekanizmaların ön plana çıktığı bir dönemin bizleri beklediğini görmek gerekiyor. Bu bağlamda, 2030’un başarılı tedarik zinciri yöneticileri; teknolojiyi kullanan değil, teknolojiyi stratejik bir kaldıraç olarak konumlandıran ve veri temelli yönetim kültürünü kurum geneline yayabilen liderler olacaktır.
2. Yeni KPI: Maliyet Değil, Dayanıklılık (Resilience)

Sağlıkta tedarik zinciri yönetimi, uzun yıllar boyunca ağırlıklı olarak maliyet optimizasyonu ve bütçe disiplini ekseninde değerlendirilmiştir. Ancak son dönemde yaşanan pandemi, jeopolitik krizler ve küresel tedarik kesintileri, bu yaklaşımın tek başına sürdürülebilir olmadığını açık biçimde ortaya koymuştur. 2030 perspektifinde artık temel performans göstergesi (KPI), yalnızca maliyet avantajı değil; sistemin kesintisiz hizmet sunma kapasitesi, yani dayanıklılığıdır (resilience). Dayanıklılık; tedarik zincirinin beklenmeyen şoklara karşı hazırlıklı olması, kesinti anında hızlı adapte olabilmesi ve hizmet sürekliliğini koruyabilmesi anlamına gelmektedir. Bu çerçevede, tek tedarikçiye bağımlı, minimum stokla çalışan ve yalnızca fiyat odaklı optimize edilmiş yapılar yerini; çoklu tedarikçi stratejileri, kritik ürünler için güvenlik stokları ve alternatif lojistik senaryoları içeren daha esnek modellere bırakmaktadır. Bu tür dönemlerde tedarik zinciri yönetimi, saat mekanizması gibi “tam zamanında çalışan” yapıdan, şok absorbe eden tamponlu bir sistem haline evrilmek zorundadır. Bu noktada stratejik geçiş:
👉 Just-in-Time → Just-in-Case (JIC) Dönüşümü
Bu dönüşüm, tedarik zinciri yöneticilerinin karar setini de köklü biçimde değiştirmektedir. Artık “en düşük fiyat” her zaman “en doğru karar” değildir. Aksine, biraz daha yüksek maliyetle sağlanan ancak sürekliliği garanti eden bir tedarik modeli, toplam sistem performansı açısından çok daha değerli hale gelmektedir. Bu yaklaşım, özellikle hayati öneme sahip ilaçlar, kritik medikal sarf malzemeleri ve yüksek teknolojili cihazlar açısından stratejik bir zorunluluk haline gelmektedir.
“Sağlıkta tedarik zincirinin başarısı, ne kadar düşük maliyetle satın aldığıyla değil; kriz anında hizmeti ne kadar kesintisiz sürdürebildiğiyle ölçülecektir.”
Dayanıklılık odaklı yönetim anlayışı, aynı zamanda ölçümleme sistemlerinin de yeniden tasarlanmasını gerektirmektedir. Geleneksel KPI’ların (birim maliyet, satın alma tasarrufu vb.) yanına; Tedarik sürekliliği oranı, stok tükenme (stock-out) sıklığı, tedarikçi çeşitliliği indeksi, kriz anında toparlanma süresi (recovery time) gibi metriklerin eklenme gerekliliği doğacaktır. Bu yeni KPI setleri, tedarik zincirini yalnızca verimlilik açısından değil, aynı zamanda risk yönetimi ve sistem güvenliği perspektifinden de değerlendiren daha bütüncül bir yaklaşımı temsil etmektedir.
2030 lu yıllara geldiğimizde sağlık kurumları için asıl rekabet avantajı, en ucuza satın alan değil; en zor koşullarda dahi hizmet sürekliliğini sağlayabilen tedarik zincirlerini kurabilen organizasyonlar olacaktır. Bu nedenle tedarik zinciri yöneticilerinin rolü, sadece maliyet odaklı yöneticilik bakış açısından çıkarak, kurumun operasyonel dayanıklılığını tasarlayan ve yöneten stratejik bir liderliğe evrilmektedir.
3. İş Modeli Dönüşümü: Merkezi Yapıdan Dağıtık ve Hasta Odaklı Ekosisteme
Sağlıkta tedarik zinciri yönetimi, yalnızca süreçlerin değil, iş modelinin de köklü biçimde yeniden tasarlandığı bir dönüşüm sürecinden geçmektedir. 2030 perspektifinde bu dönüşüm, geleneksel merkezi ve lineer yapının yerini; dağıtık, esnek ve hasta odaklı bir ekosistem modeline bırakmasıyla karakterize edilmektedir. Sektör analizleri ve uluslararası lojistik raporları, bu değişimin yalnızca operasyonel bir iyileştirme değil, aynı zamanda yönetimsel bir paradigma değişimi olduğunu açıkça ortaya koymaktadır.
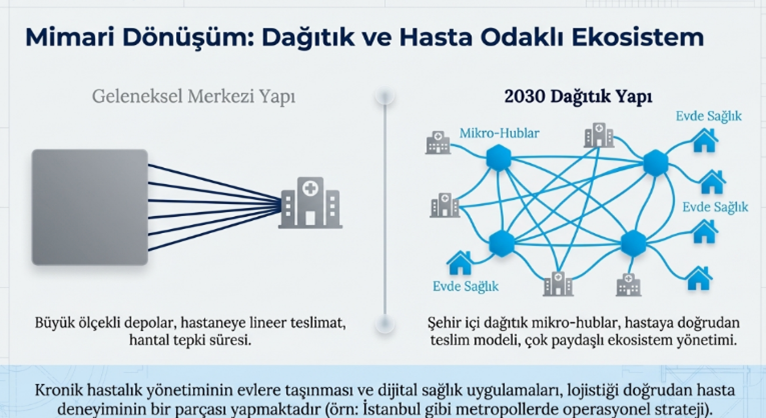
Geleneksel modelde tedarik zinciri; büyük ölçekli merkezi depolar üzerinden hastanelere yapılan sevkiyatlara dayanırken, yeni modelde dağıtık mikro hub yapıları ön plana çıkmaktadır. Bu yapılar, özellikle şehir içi sağlık hizmetlerinde hız, esneklik ve erişilebilirlik avantajı sağlayarak, kritik ürünlerin çok daha kısa sürede ilgili noktaya ulaştırılmasını mümkün kılmaktadır. İstanbul gibi metropol şehirlerde bu model, hem operasyonel verimlilik hem de hasta memnuniyeti açısından stratejik bir fırsat sunmaktadır.
“Sağlıkta tedarik zinciri, merkezi ve kapalı yapılardan çıkarak; hasta odaklı, dağıtık ve çok paydaşlı bir ekosistem modeline evrilmektedir.”
Benzer şekilde, teslimat modeli de önemli bir evrim geçirmektedir. Geleneksel “hastaneye teslim” yaklaşımı, yerini giderek hastaya doğrudan teslim modeline bırakmaktadır. Evde sağlık hizmetlerinin yaygınlaşması, kronik hastalık yönetiminin hastane dışına taşınması ve dijital sağlık uygulamalarının artması, tedarik zincirini doğrudan hasta deneyiminin bir parçası haline getirmektedir. Bu durum, lojistik süreçlerin yalnızca hız ve maliyet değil; aynı zamanda hasta güvenliği ve hizmet kalitesi açısından da yeniden ele alınmasını zorunlu kılmaktadır.
Planlama süreçlerinde ise en radikal dönüşüm yaşanmaktadır. Manuel ve deneyime dayalı planlama modelleri, yerini yapay zekâ destekli otonom planlama sistemlerine bırakmaktadır. Bu sistemler; talep tahmininden stok optimizasyonuna, tedarikçi performans analizinden lojistik rota planlamasına kadar birçok süreci eş zamanlı olarak yönetebilmekte ve insan müdahalesine olan ihtiyacı minimize etmektedir. Böylece karar alma süreçleri hızlanmakta, hata oranları azalmakta ve sistem genelinde verimlilik artmaktadır.
Tedarikçi yönetimi anlayışı da bu dönüşümün önemli bir parçasıdır. Geleneksel modelde sınırlı sayıda tedarikçi ile yürütülen ilişkiler, 2030’da yerini çok paydaşlı ekosistem yönetimine bırakmaktadır. Bu yeni yapıda üreticiler, lojistik firmaları, teknoloji sağlayıcıları ve sağlık hizmet sunucuları; ortak veri altyapıları üzerinden entegre şekilde çalışmakta ve değer zinciri birlikte yönetilmektedir. Bu yaklaşım, yalnızca tedarik sürekliliğini artırmakla kalmayıp, inovasyonu da hızlandıran bir etki yaratmaktadır.
İş modeli dönüşümü, sağlıkta tedarik zincirini statik ve kapalı bir yapıdan çıkararak; dinamik, veri odaklı ve hasta merkezli bir ekosisteme dönüştürmektedir. Bu yeni düzende başarılı olan kurumlar, yalnızca kendi operasyonlarını optimize edenler değil; tüm paydaşlarıyla birlikte değer üreten, entegre ve çevik sistemler kurabilen organizasyonlar olacaktır. Bu da tedarik zinciri yöneticisinin rolünü, süreç yöneticiliğinden çıkarıp ekosistem mimarlığı ve stratejik orkestrasyonseviyesine taşımaktadır.
4. Soğuk Zincir ve Biyoteknoloji Devrimi
Biyoteknolojik ilaçlar, hücre ve gen tedavileri ile kişiselleştirilmiş tıp uygulamalarının hızla yaygınlaşması, sağlıkta tedarik zinciri yönetiminin en kritik kırılım noktalarından birini oluşturmaktadır. 2025 yılında yaklaşık 62 milyar dolar büyüklüğe ulaşan soğuk zincir pazarının, 2030’a kadar 95 milyar doların üzerine çıkması beklenirken; yeni geliştirilen ilaçların yaklaşık yarısının sıcaklık kontrollü lojistik gerektirmesi, bu alanın stratejik önemini daha da artırmaktadır. Bu gelişmeler, tedarik zincirinin yalnızca ürün hareketini yöneten bir yapı olmaktan çıkarak, ürünün biyolojik bütünlüğünü ve etkinliğini koruyan hassas bir sistem haline geldiğini göstermektedir.
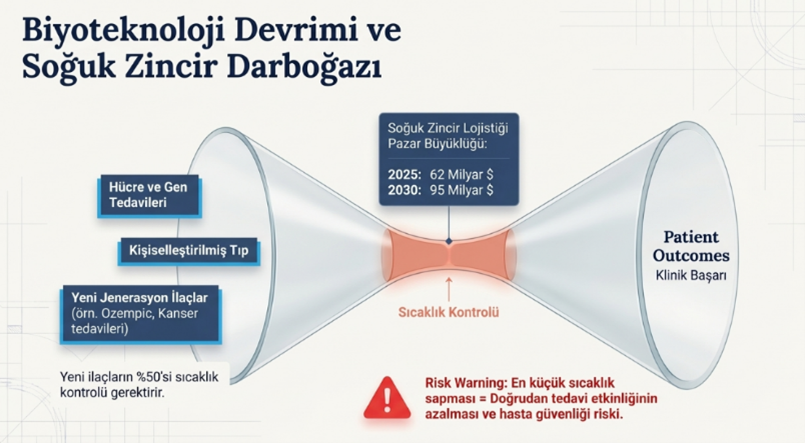
Kanser tedavileri, Ozempic gibi zayıflama ilaçları ve özel taşıma ve soğutma gerektiren diğer ilaçlara olan talebin artması, yeni jenerasyon ilaçların büyük oranda soğuk zincir gerektiriyor olması gibi gelişmeler tadarik zinciri yöneticilerinin; depo değil “sıcaklık yönetimi mimarı”, lojistikçi değil “klinik sonuç garantörü” gibi yeni bakış açılarının önümüzdeki yıllarda daha da önem kazanacağını ortaya koymaktadır.
“2030’da sağlık tedarik zincirinde başarı, ürünleri taşımakla değil; ürünün klinik etkinliğini hastaya ulaşana kadar koruyabilmekle ölçülecektir.”
Bu bağlamda, tedarik zinciri yöneticisinin rolü de köklü biçimde dönüşmektedir. Artık temel sorumluluk, ürünleri depolamak ve taşımaktan ibaret değildir; ürünün üretim noktasından hastaya ulaşana kadar tüm süreç boyunca uygun sıcaklık, nem ve çevresel koşulların kesintisiz olarak korunmasını sağlamak kritik hale gelmiştir. Bu nedenle tedarik zinciri yöneticileri, klasik anlamda bir lojistik yöneticisi değil; “sıcaklık yönetimi mimarı” ve doğrudan “klinik sonuç garantörü” rolünü üstlenmektedir. Zira bu süreçte yaşanacak en küçük bir sıcaklık sapması, yalnızca finansal kayıplara değil, doğrudan tedavi etkinliğinin azalmasına ve hasta güvenliğinin riske girmesine neden olabilmektedir.
Soğuk zincir ve biyoteknoloji eksenindeki bu dönüşüm, sağlıkta tedarik zinciri yönetimini operasyonel bir süreçten çıkararak, klinik değer üretiminin ayrılmaz bir parçası haline getirmektedir. Bu yeni düzende başarılı olan kurumlar, yalnızca lojistik süreçlerini optimize edenler değil; aynı zamanda ürün bütünlüğünü uçtan uca koruyabilen ve bu sayede hasta sonuçlarını güvence altına alabilen organizasyonlar olacaktır.








